Se il messaggio non viene visualizzato correttamente clicca qui per consultare la versione online >>
|
||
 |
||
|
||
Contenuti
|
||
Stati Uniti, ancora marcate le disparità razziali nella lotta all’HIV | ||
 Il professor James Hildreth durante il suo intervento a CROI 2021. | ||
|
Nel corso di una sessione plenaria della Conferenza su Retrovirus e Infezioni Opportunistiche (CROI 2021), anche quest’anno svoltasi in edizione virtuale, il professor James Hildreth ha affermato in modo netto la necessità di intervenire sui determinanti sociali della salute per risolvere il nodo delle marcate disparità di natura razziale che ancora si osservano negli Stati Uniti, sia per la pandemia di HIV che per quella di COVID-19. Tra i fattori sociali che incidono sulla salute (e che vengono pertanto detti determinanti sociali della salute), ha ricordato il professore, si possono annoverare lo scarso accesso alle informazioni sulla salute, i ritardi nelle prestazioni sanitarie, le carenze nella gestione delle patologie croniche, la carcerazione di massa e l’instabilità economica. A quanto emerge da nuovi dati presentati alla Conferenza dal dott. Jun Li dei Centers for Disease Control and Prevention (CDC) – il più importante ente di controllo della sanità americana – dal 2012 al 2018 le disuguaglianze razziali effettivamente sono diminuite, ma le persone di colore che vivono con l'HIV hanno ancora molte meno probabilità, rispetto ai bianchi, di accedere alla terapia antiretrovirale entro un mese dalla presa in carico. È nel Profondo Sud che si registrano i più alti tassi di nuove diagnosi di HIV, il maggior numero di persone con HIV e i più bassi tassi di soppressione virale negli Stati Uniti. Uno studio separato condotto in Alabama, Louisiana e Mississippi ha evidenziato che, sebbene i tassi di soppressione virale stiano generalmente migliorando, i giovani neri continuano a impiegare più tempo per raggiungere la soppressione virale in confronto ad altri gruppi. Stando ai risultati di un terzo studio, l'aumento dei finanziamenti in alcune giurisdizioni ha consentito di correggere alcune di queste disparità. Nell’ambito del progetto dimostrativo THRIVE sono stati messi a disposizione aiuti in aree con un elevato numero di uomini HIV-positivi neri o ispanici, finanziando l’offerta di servizi completi di prevenzione e cura dell'HIV sul territorio, compresi gli interventi per l’erogazione della PrEP. Nelle giurisdizioni sovvenzionate da THRIVE si stima che, dal 2014 al 2018, la percentuale di nuove diagnosi tra gli uomini che fanno sesso con uomini (MSM) neri sia calata del 4,2%, mentre in aree comparabili che non hanno ricevuto finanziamenti il numero di nuove diagnosi è rimasto invariato. Per quanto riguarda invece gli MSM latino-americani, nelle città che non hanno ricevuto finanziamenti le nuove diagnosi sono aumentate dell'1,7%, mentre in quelle che li hanno ricevuti sono diminuite del 2,7%. | ||
Studio africano conferma la validità del reimpiego di dolutegravir e tenofovir nel trattamento di seconda linea | ||
 Il prof. Nicholas Paton (in basso a sinistra) durante il suo intervento a CROI 2021. | ||
|
In un grande studio randomizzato condotto in tre paesi africani, il dolutegravir e la combinazione darunavir/ritonavir sono risultati ugualmente efficaci nelle terapie di seconda linea, anche in casi di elevata resistenza agli inibitori nucleosidici della trascrittasi inversa (NRTI) compresi nel regime. Da uno studio presentato a CROI 2021 dal professor Nicholas Paton è inoltre emerso che tenofovir e lamivudina possono essere reimpiegati nella terapia di seconda linea anche in pazienti con mutazioni farmacoresistenti, il che semplifica il processo di switch terapeutico. Si tratta di risultati rilevanti perché attualmente le linee guida dell'Organizzazione Mondiale della Sanità (OMS) prevedono – nei casi di rebound virale con un regime di prima linea contenente efavirenz o un inibitore della proteasi potenziato – la possibilità di passare a un regime con dolutegravir e due NRTI. Tuttavia, l'OMS raccomanda di includere nel regime un nuovo NRTI, e – dato che la maggior parte dei pazienti in trattamento di prima linea oggi assume tenofovir – ciò significa passare alla zidovudina, che è meno tollerata. Per lo studio sono stati arruolati 464 pazienti HIV-positivi in sette siti dislocati in Kenya, Uganda e Zimbabwe. Tutti provenivano da un fallimento terapeutico con un regime di prima linea a base di NNRTI contenente tenofovir e lamivudina, e avevano una carica virale superiore alle 1000 copie/ml. I partecipanti sono stati randomizzati per passare a un regime contenente o dolutegravir oppure la combinazione darunavir/ritonavir (800/100mg) e poi, in una seconda randomizzazione, per continuare ad assumere il tenofovir oppure passare alla zidovudina. Il 27% dei partecipanti presentava valori di carica virale superiori alle 100.000 copie/ml, il che indica un grave fallimento terapeutico, e in più risultavano elevati anche i livelli di farmacoresistenza (il 92% aveva una resistenza alla lamivudina, il 58,5% al tenofovir e il 18% alla zidovudina). La mancanza di NRTI attivi nel regime non ha determinato una diversa risposta terapeutica in base all’impiego di dolutegravir o darunavir: alla 48° settimana erano riusciti ad abbassare la carica virale al di sotto delle 400 copie/ml il 90,2% dei pazienti trattati con dolutegravir e il 91,7% di quelli trattati con darunavir. Non si sono neanche osservate significative differenze nell’outcome virologico in base alla randomizzazione dell’NRTI: sempre dopo 48 settimane presentavano una carica virale inferiore alle 400 copie/ml il 92,3% dei pazienti del braccio del tenofovir e l'89,6% di quelli del braccio della zidovudina. Questi risultati corroborano la raccomandazione dell’OMS di passare a un regime contenente dolutegravir per il trattamento di seconda linea, ma sembrano al contempo suggerire la necessità di rivedere le linee guida dell’Organizzazione circa gli NRTI. Secondo i risultati dello studio, nei contesti poveri di risorse l'esecuzione di questo test, dati gli attuali orientamenti per lo switch al trattamento di seconda linea, non porterà a sostanziali miglioramenti in termini di soppressione virale; fondamentale è invece direzionare gli sforzi sul test della carica virale e sugli interventi per rafforzare l’aderenza terapeutica. | ||
Stati Uniti, sono sempre di più le persone con HIV in età più avanzata | ||
 La dott.ssa Parastu Kasaie interviene a CROI 2021. | ||
|
Si prevede che il numero di americani HIV-positivi al di sopra dei 65 anni di età crescerà rapidamente nel prossimo decennio, il che si tradurrà in un gran numero di persone con comorbidità multiple in aggiunta all'HIV, ha spiegato la dott.ssa Parastu Kasaie della Johns Hopkins University a CROI 2021. Sono dati ricavati da studi basati su modelli matematici e condotti primariamente su dati di sorveglianza epidemiologica messi a disposizione dai CDC e su dati sull’incidenza delle comorbidità nella North American AIDS Cohort Collaboration on Research and Design (NA-ACCORD), una coorte che comprende oltre 130.000 persone che vivono con l'HIV. Secondo le proiezioni, entro il 2030 oltre il 25% delle persone che assumono una terapia antiretrovirale sarà ultra-65enne, e il 50% avrà superato i 53 anni. Si prevede che, sempre entro il 2030, il 36% delle persone che assumono la terapia antiretrovirale saranno pazienti con multimorbilità, ossia persone che presentano almeno due patologie fisiche oltre all’HIV. Tra le persone di età superiore ai 70 anni, si calcola che entro il 2030 la prevalenza della multimorbilità aumenterà al 69%. Il modello prevede significativi aumenti della prevalenza di stati ansiosi (dal 36% al 48%), malattia renale cronica (dal 16% al 26%), diabete (dal 15% al 24%) e infarto miocardico (dal 3% al 9%). Passando invece a dati più incoraggianti, si prevede che depressione, iperlipidemia (aumento dei grassi nel sangue), ipertensione, cancro e malattia epatica allo stadio terminale aumenteranno solo lievemente o addirittura diminuiranno. | ||
Impianto sottocutaneo con nuova formulazione dell’islatravir efficace nella PrEP per oltre un anno | ||
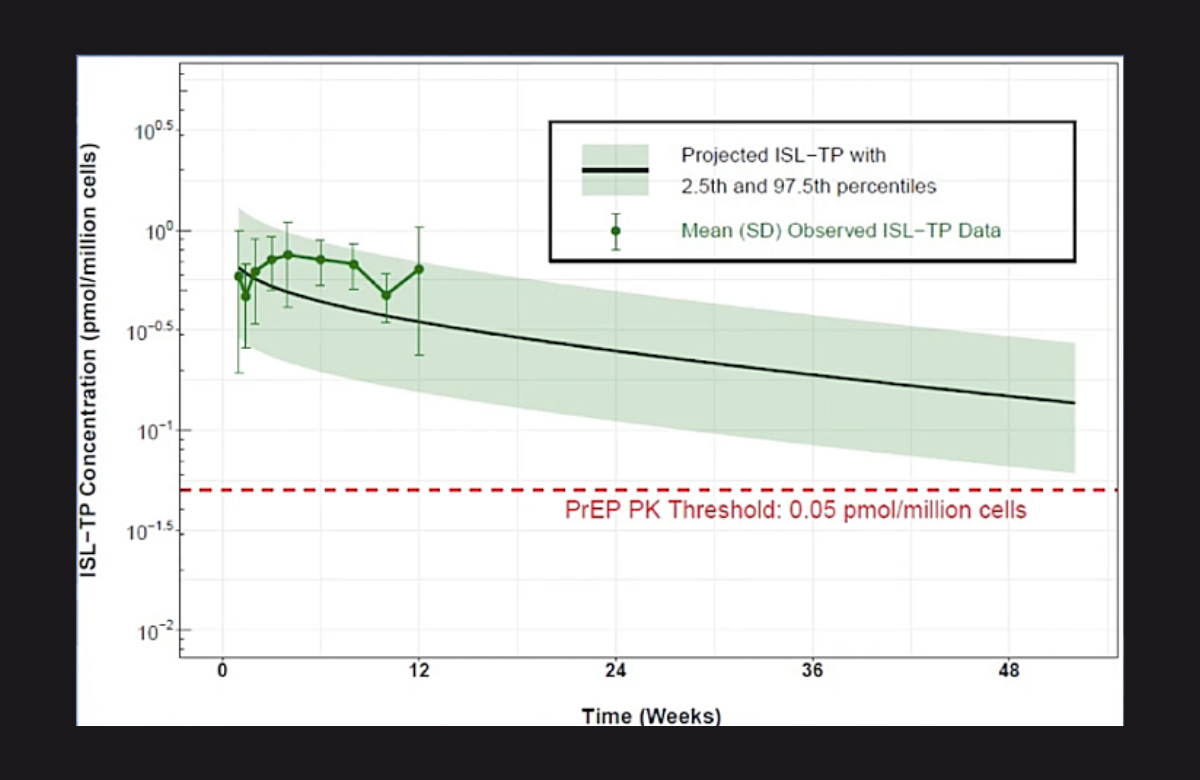 Slide della presentazione del dott. Randolph Matthews a CROI 2021. | ||
|
Una nuova formulazione del farmaco islatravir somministrata con un piccolo impianto sottocutaneo removibile sembra fornire abbastanza protezione per oltre un anno sia nell’impiego per la PrEP che in aggiunta alla terapia antiretrovirale combinata, ha detto il dott. Randolph Matthews di Merck a CROI 2021. In questo secondo studio di fase I, mirato a verificare la sicurezza del farmaco e il mantenimento dei livelli ematici, sono stati testati impianti contenenti 48mg, 52mg e 56mg di islatravir in 24 volontari, con un gruppo di controllo di 12 volontari a cui è stato impiantato un dispositivo con un placebo. I volontari hanno tenuto gli impianti per tre mesi, dopodiché i dispositivi sono stati rimossi. Degli studi separati avevano calcolato che un livello di 0,05 picomoli di farmaco per un milione di linfociti T circolanti (0,05 pmol/106 cellule) fosse più che sufficiente a prevenire l'infezione da HIV. Dopo la rimozione del dispositivo, l'emivita intracellulare dell'islatravir nell’organismo (ossia il tempo che la sua concentrazione impiega a dimezzarsi) era di 198 ore, il che significa che dopo 8 giorni e mezzo la quantità di farmaco ancora in circolo era la metà rispetto a quando era stato rimosso l’impianto. Con le due dosi inferiori, la concentrazione si è mantenuta al di sopra di 0,05 pmol/106 cellule per non più di due settimane, ma con la dose più elevata si è arrivati a uno o due mesi. Secondo le proiezioni di questo studio, durato tre mesi, dopo un anno i livelli medi di farmaco saranno ancora di 3/4 volte superiori al valore di 0,05 pmol/106 cellule. È in programma uno studio di fase II che stabilirà se questi livelli si manterranno elevati come previsto anche al di fuori della sperimentazione. | ||
Alendronato efficace nel prevenire la perdita ossea nei pazienti che iniziano la terapia antiretrovirale | ||
 La dott.ssa Tara McGinty (in basso al centro) a CROI 2021. | ||
|
L’assunzione di un breve ciclo di alendronato intorno al momento dell’inizio della terapia antiretrovirale con un regime a base di tenofovir può contribuire a prevenire la perdita ossea, secondo i risultati di uno studio presentato a CROI 2021. La perdita ossea – tecnicamente detta osteopenia e, nella sua forma più grave, osteoporosi – è una complicanza metabolica diffusa tra le persone con HIV, in particolare negli individui più anziani. La perdita ossea è aggravata dall'infiammazione cronica ed è associata ad alcuni antiretrovirali, in particolare il tenofovir disoproxil fumarato (TDF). La dott.ssa Tara McGinty dell’University College di Dublino e la sua squadra hanno condotto uno studio, denominato APART, per valutare se l'uso a breve termine di una formulazione generica del bifosfonato alendronato da assumersi per via orale (commercializzato come Fosamax) potesse essere in grado di prevenire la perdita ossea nelle persone che iniziano il trattamento anti-HIV. Per lo studio sono stati arruolati 50 pazienti HIV-positivi in procinto di iniziare per la prima volta la terapia, con regimi antiretrovirali comprendenti TDF, emtricitabina e un terzo farmaco, di solito un inibitore dell'integrasi. I partecipanti sono stati randomizzati per ricevere 70mg di alendronato per via orale o un placebo, con una somministrazione alla settimana a partire da due settimane prima di iniziare la terapia antiretrovirale e fino alla 14° settimana. La maggior parte dei partecipanti (86%) erano uomini, e l'età mediana era di 35 anni (range 32-40 anni). È un elemento degno di nota, soprattutto perché le persone più avanti con gli anni – e in particolare le donne in post-menopausa – sono ad alto rischio di perdita ossea. Alla 14° settimana era già evidente una differenza tra i due gruppi. Nei partecipanti del braccio dell'alendronato si è osservato un aumento mediano del 1,88% della BMD (bone mineral density, ossia densità minerale ossea) totale dell'anca, mentre nel gruppo che ha ricevuto il placebo si è verificata una diminuzione del 0,65%. La BMD è poi lentamente e costantemente diminuita in entrambi i bracci: alla fine si è registrato un +0,50% in quello dell’alendronato contro un -2,70% in quello del placebo alla 50° settimana. L'impatto sulla BMD della colonna lombare è risultato invece meno duraturo. Dopo 24 settimane si è registrato un +0,50% nel braccio dell’alendronato contro un -2,50% in quello del placebo; ma alla 50° settimana, si è scesi a rispettivamente -1,40% e -3,70% , con una differenza non più statisticamente significativa. Dato che si tratta di un farmaco economico, facilmente reperibile e ben tollerato, i ricercatori hanno concluso che questi dati supportano l'impiego a breve termine di un generico dell’alendronato per preservare la BMD nelle persone che iniziano il trattamento anti-HIV, anche in contesti più poveri di risorse. | ||
Stati Uniti, in molti scelgono la PrEP con Descovy | ||
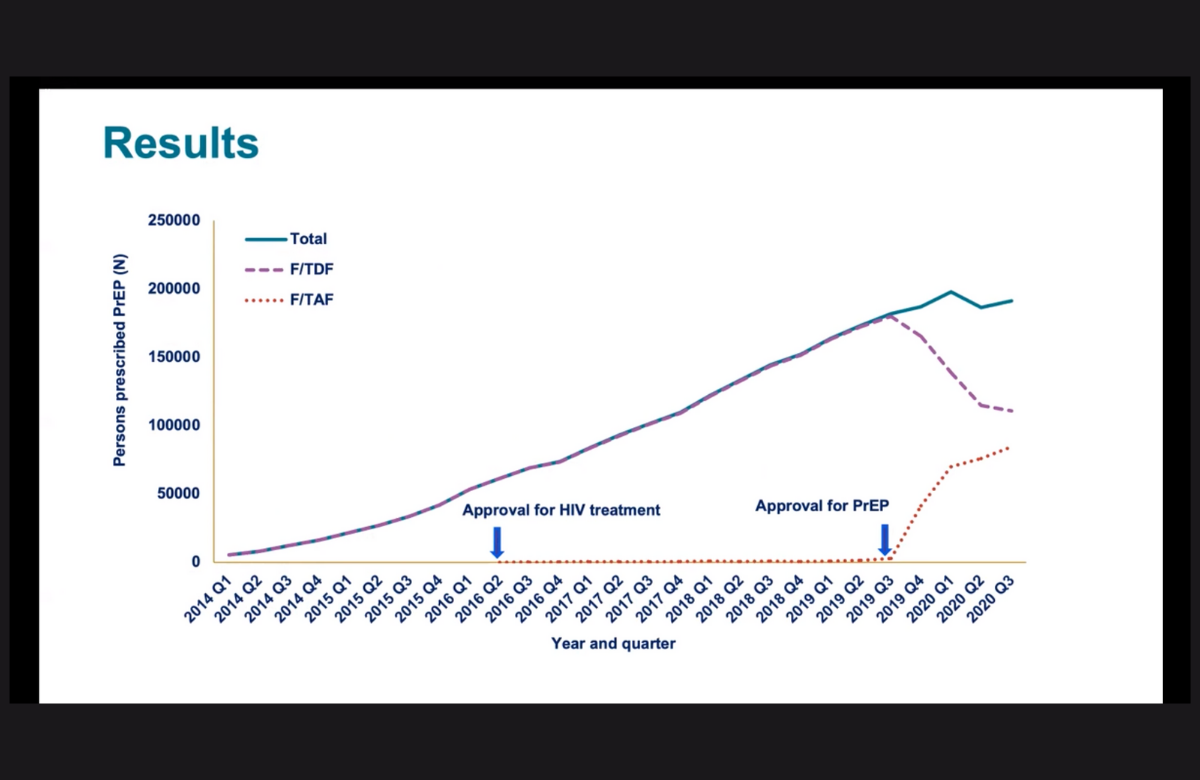 Slide della presentazione della dott.ssa Karen Hoover a CROI 2021. | ||
|
Nell'ottobre 2019, è stata approvata negli Stati Uniti una nuova formulazione per la PrEP (farmaci assunti su base regolare allo scopo di prevenire l'infezione da HIV) composta da emtricitabina e tenofovir alafenamide (TAF) e commercializzata come Descovy. Nel corso del primo anno, è passato alla nuova formulazione il 29% delle persone che già assumevano la PrEP, e il 36% di quelle che la assumevano per la prima volta ha iniziato direttamente con questa. A presentare a CROI 2021 questi dati è stata la dott.ssa Karen Hoover dei CDC, sulla base su un ampio database di farmacie. La PrEP a base di TAF è stata un successo di marketing negli Stati Uniti, ma non è ancora stata approvata da altri enti regolatori a causa della mancanza di dati riguardanti le donne cisgender. Inoltre, dato che la combinazione emtricitabina/TDF è oggi ampiamente disponibile come generico a basso costo, è probabile che, per i sistemi sanitari più attenti alla questione della costo-efficacia, Descovy resterà un'opzione di nicchia utile solo per chi ha problemi renali o altre patologie particolari, piuttosto che la norma. | ||
Connect with us |
||
|
NAM's news coverage of CROI 2021 has been supported by ViiV Healthcare. |
||
| Traduzione di LILA Onlus – Lega Italiana per la Lotta contro l’AIDS | ||
|
aidsmap è un’organizzazione community-based, vincitrice di numerosi premi, attiva nel Regno Unito, che fornisce in tutto il mondo informazioni accurate ed affidabili sull’HIV, a persone HIV-positive ed ai professionisti che forniscono loro cure, supporto e trattamenti.
Per maggiori dettagli, contatta aidsmap:
Tel +44 (0)20 3727 0123 Email info@nam.org.uk Web www.aidsmap.com
NAM Publications
Cally Yard, 439 Caledonian Road, London N7 9BG Company limited by guarantee. Registered in England & Wales, number: 2707596 Registered charity, number: 1011220 To unsubscribe please click here Privacy Policy: www.aidsmap.com/about-us/confidentiality |